双侧前列腺活检对活跃监测人群的影响
双侧前列腺活检对活跃监测人群的影响
摘要
背景:
评估在低风险前列腺癌患者的连续经直肠超声引导活检中预测主动监测(AS)失败的因素。
方法:
我们评估了2007年至2014年期间在一个学术机构中参加AS的144名连续患者的记录。低风险入选标准包括PSA <10ng / ml,cT1c或cT2a,等级组(GG)1,<3个阳性核心和单个核心中<50%的肿瘤,其中大多数具有<0.15的PSA密度。 AS重新分类定义为进展为GG≥2,3或更多核心,或核心肿瘤体积≥50%。使用单变量和多变量Cox比例风险回归分析来确定重新分类的预测因子,并对选择手术的对照组进行匹配对分析。
结果:
130名男性符合纳入标准,平均随访52个月。重新分级或AS失败率为38.5%,其中41/50(82%)的患者发现GG≥2例。大部分患者在诊断活检中有单侧病变(94.6%),但在随访中有40.7%的患者发现双侧癌。与单侧肿瘤患者相比,双侧肿瘤患者更有可能最终失败(HR 4.089;P < 0.0001)和早期失败,无再分类生存期分别为32个月和119个月。在一项配对分析中,211名同时选择根治性前列腺切除术而非AS的患者中,76%的单侧肿瘤活检患者最终病理诊断为双侧癌。
结论:
双侧前列腺癌活检的发现与早期的重新分类有关。发现双侧病变并不代表疾病的进展,而是更广泛的疾病的增强检测,强调了确诊性活检的重要性。
研究背景:
目前有15%的男性在其一生中被诊断患有前列腺癌(PC),但由于该疾病导致的死亡风险仅为3%。与其他常见恶性肿瘤如乳腺癌相比,PC患者平均预期寿命损失为1。8年。与其他常见恶性肿瘤如乳腺癌相比,为16.7岁。为了进一步强调这一漫长的自然史,高达45%的患者被诊断为低风险PC 。
主动监测(AS)的基本原理是许多患者患有惰性肿瘤,并且不会立即获得明确的治疗。然而,患者和泌尿科医生始终关注存在未确诊的侵袭性疾病。事实上,30-50%符合AS标准且患有Gleason评分为6的癌症的患者在根治性前列腺切除术中升级,发现Gleason评分模式为4或更高。随后,更大的队列表明,由于Gleason评分升级或肿瘤体积增加(无核心,最大核心受累(MCI)),10-38%的患者在AS期间进行随访重新分类。由于疾病进展或重新分类,必须提高识别AS失败风险较高的患者的能力,以便提供更好的治疗方案咨询和调整监测时间表。此外,尚不清楚AS失败的患者是否因为发现以前未检测到的疾病或疾病进展而这样做。
本研究的目的是分析临床和病理变量可用于诊断,以确定因素,可以预测重新分类和作为失败。我们的假设是,活检显示双侧肿瘤表明多灶性PC,这可能与初次活检时单侧肿瘤体积大、分期高有关。
方法:
队列定义
我们对2007年至2014年在我们机构实施的AS项目中,一项先前描述的协议驱动队列患者进行回顾性回顾。这是在广泛使用MRI进行额外评估之前。AS采用的标准是基于国家癌症综合网络对极低风险疾病的定义,包括PSA < 10 ng/ml、1级组(Gleason 6级)、≤2个癌活检核、最大核累及(MCI)癌< 50%。86%的患者PSA密度< 0.15,但密度不是我们排除标准的一部分。每年对患者进行一系列活检,并延迟干预,以预先确定的临床和病理切断作为疾病进展的触发点。这项研究得到了我们的机构审查委员会的批准。
在AS计划中的144名低风险患者中,14名患者被排除在分析之外:9名未经验证的活检,5名患者在经尿道前列腺切除术后被诊断为T1a或T1b。在所有患者中,在进行初始经直肠超声引导(TRUS)活组织检查后3-12个月内进行确认性活组织检查。每个程序获得12至16个核心活组织检查。每个方案每3-6个月测试PSA,并在诊断后1年内进行随访活检,然后每1-2年进行一次。由于活检标准而没有因AS而失败的患者一直持续到由于年龄增长或其他重要合并症而被重新分配到观察等待(WW)非干预方案。
患者被重新分类(例如失败的AS标准)并且如果他们在重复活检中符合以下标准则提供确定性治疗(根治性前列腺切除术或放射疗法):等级组升级,≥3个癌症阳性核心,> 50%癌症核心参与或临床进展定义作为比以前发现的更明显的可触及的结节或TNM分类的变化。
然后,我们对211名患者进行了单独的二次分析,这些患者在类似的时间段(2007-2014年)符合同样的标准,他们的AS评分下降,并选择了前列腺根治性切除术。所有的病理都是由一名训练有素的泌尿学病理学家宣读的。
统计方法
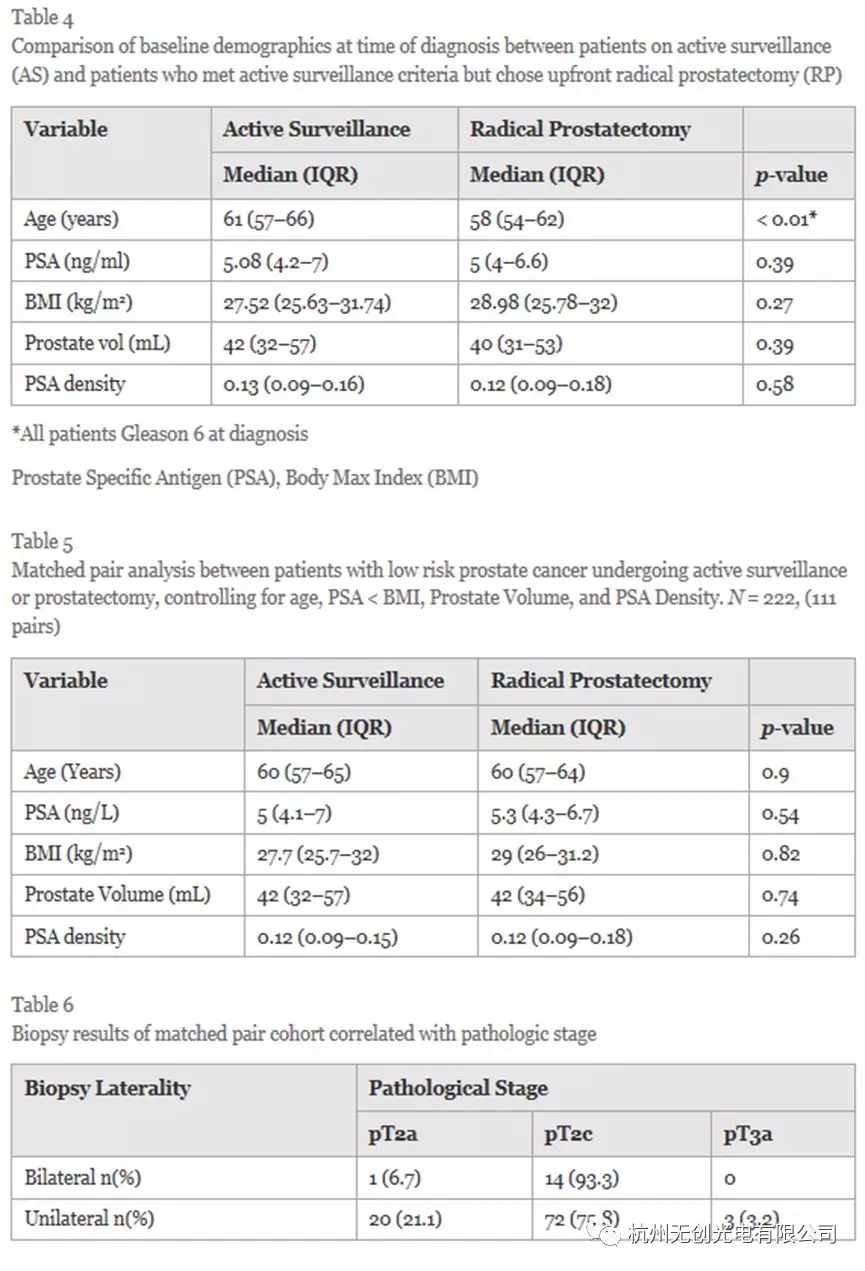
采用Kaplan-Meier法估计重分类时间(失败)。采用单变量和多变量Cox比例危险回归分析,评估重新分类和失败的预测因子。所有分析均使用SAS 9.4软件(SAS institute Inc., Cary, NC, US)进行。配对分析用于根治性前列腺切除术和控制年龄、PSA < BMI、前列腺体积和PSA密度的人群。统计支持由格伦·勒沃森博士提供。
结果:
患者人群的特征
130例连续性低危PC患者排除AS后的临床特点见表1。特征包括平均诊断年龄61岁(范围40-75)和随访从最初诊断癌症52.4米(范围3-196),66%的观察超过3年。在队列中,两名患者死于不相关的原因,没有患者发展为转移性疾病。
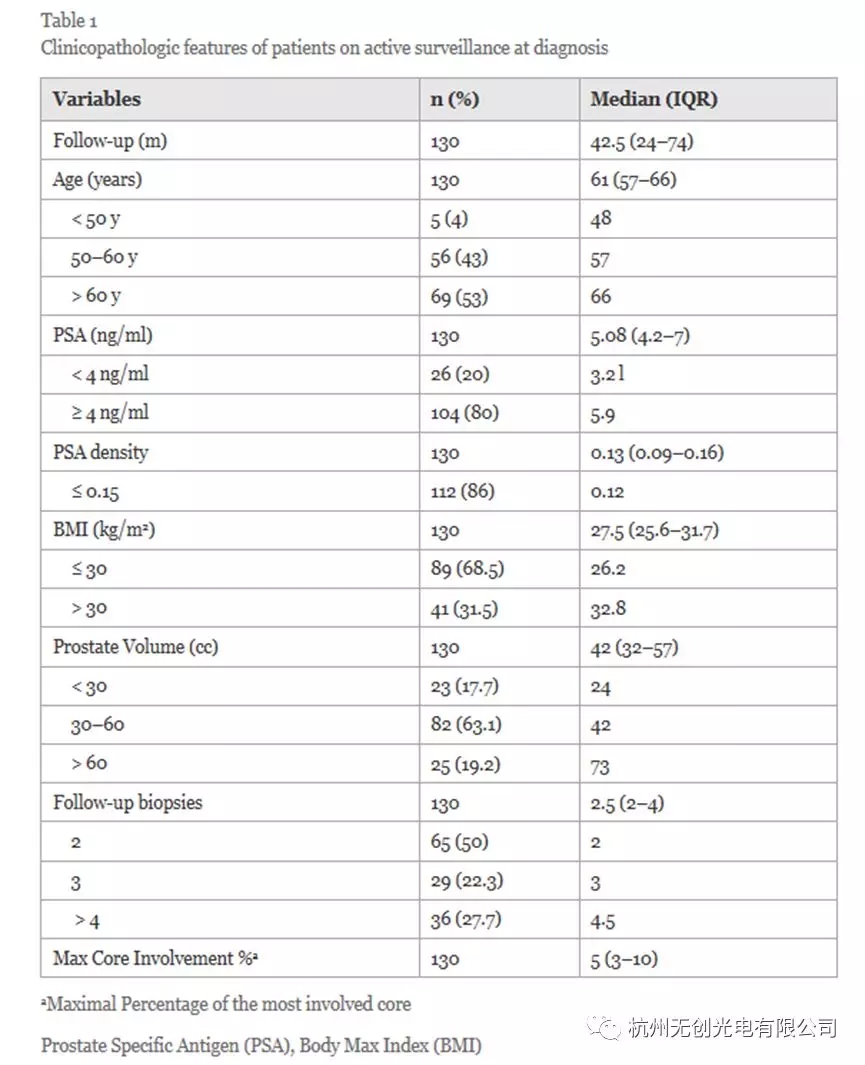
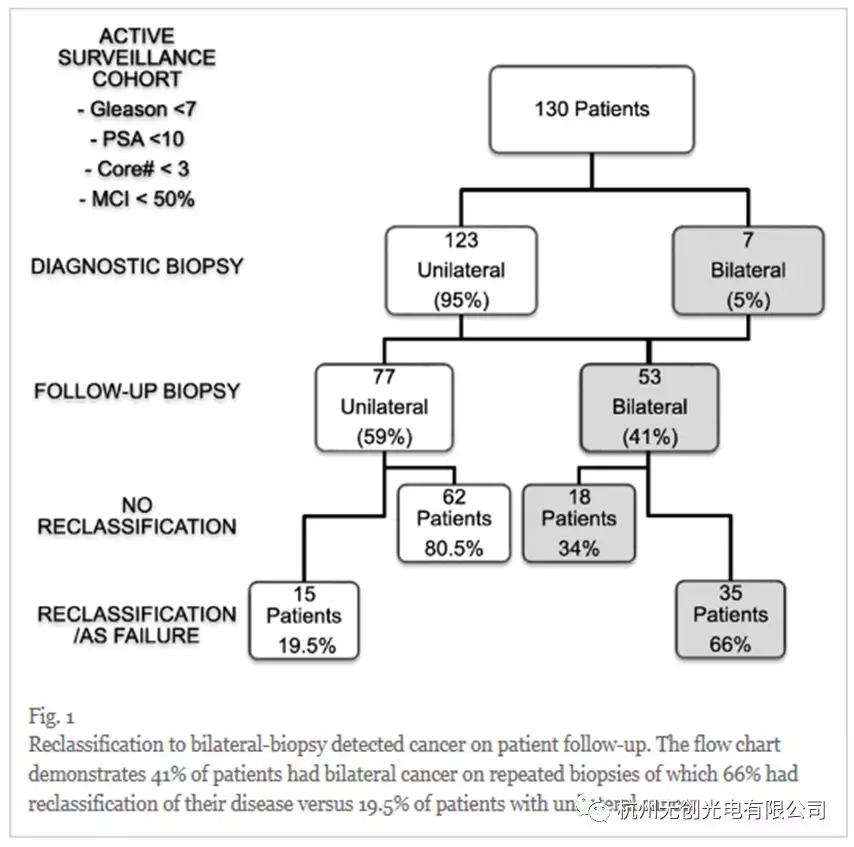
大多数队列分期为cT1c(126分,97%),其中4例(3%)由于DRE异常(cT2a)而被诊断。基线PSA在20%时<4ng / ml,中值PSA为5.08ng / ml(0.52-9.8)。 50%的患者进行了2次随访活检,22%的患者进行了3次,36名患者(28%)进行了4次或更多次活检。在分析时,77/130名患者(59%)仍然在AS,53名患者(41%)接受治疗。在该组中,16名患者选择选择性地停止AS并寻求最终治疗,而不是由于监测活检的重新分类而进行治疗。
重新分类/ AS失败
随访活检的重新分类发生在50/130名患者(38.5%),其中大部分由年级进展组成(82%)。失败的原因仅在于9例患者> 2个核心的癌症,12例患者GG≥2,两者均为29例。没有患者仅根据> 50%核心受累的发现重新分类。在我们的50例AS失败中,74%(37)接受了治疗,其余26%的重新分类患者由于个人偏好(8名患者)或未转为WW治疗新合并症而未接受治疗并留在AS 或年龄增长(5名患者)。在重新分类的患者中,前12个月发生率为40%(20/50),第二年发生率为22%,3年,4年和5年分别为10%,8%和6%。值得注意的是,12%(7分)的监测超过了5年。
根据活组织检查的侧位化重新分类
在最初的活检中,123名患者(94.6%)患有单侧肿瘤负荷;左侧和右侧疾病的分布相似(分别为59和64),7名患者在初次活检时有双侧肿瘤(5.4%)。在随后的活组织检查中,最初被诊断患有单侧疾病的46名患者被发现患有双侧癌症。在AS随访期间,77/130例患者(59.2%)在随访活检(单侧肿瘤)中仅继续在前列腺的同一叶中发生肿瘤,但53/130(40.7%)发现双侧肿瘤。其中,53例最初患有或发展为双侧疾病的患者中,35例(66%)在随后的活检中经历了重新分类,而仅有单侧疾病的患者为19.4%(15/77)(图1)。值得注意的是,最初出现双侧疾病的7名患者,5名在我们的研究过程中被重新分类(71%)。相比之下,46名男性中有29人(63%)最初患有单侧疾病,但随后发展为双侧疾病,同时仍符合主动监测标准,最终未能进行主动监测。
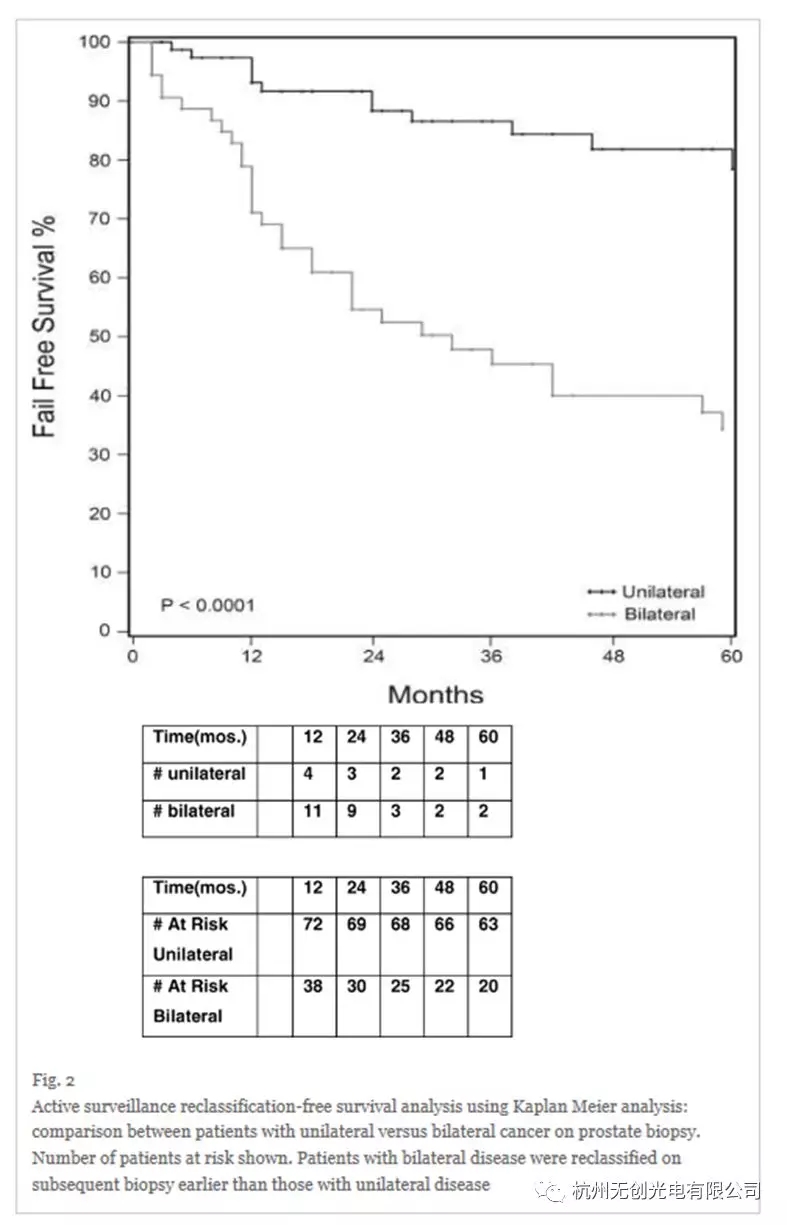
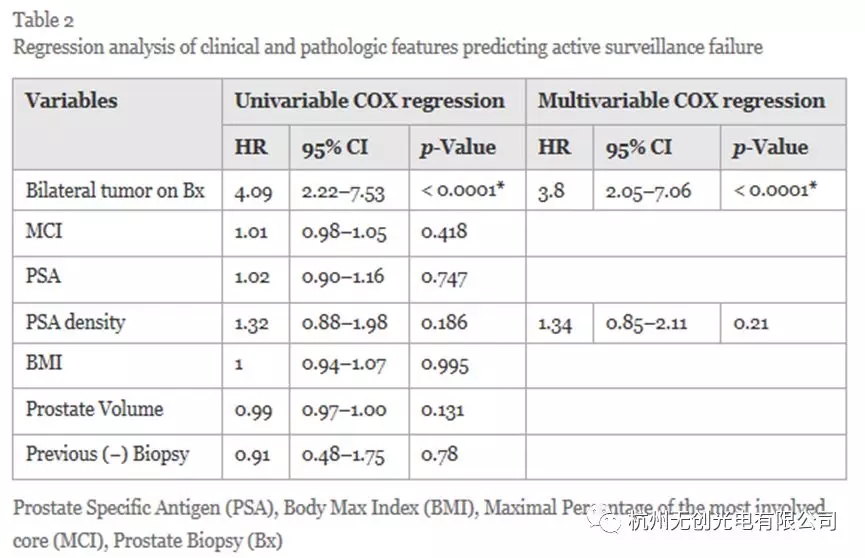
Cox比例危险回归分析显示,双侧病变患者比单侧病变患者更容易被重新分类并失败(HR 4.09;95%可信区间(2.22 - -7.53);P < 0.0001)(表2).随访一段时间后发现双侧病变的患者(Kaplan Meier分析,图2)较单侧病变患者(分别为32个月和119个月)更早进行重新分类。双侧病变患者1年、2年、5年无再分类生存率分别为0.71、0.55、0.34,单侧肿瘤患者无再分类生存率分别为0.93、0.88、0.78。与所有其他临床病理特征相比,双侧癌的存在是导致AS失败的最有力的再分类预测因子。
非常低风险的患者选择根治性前列腺切除术,并在最初的单侧活检阳性,通常有双侧肿瘤的最终样本。
然后,我们对211名患者的单独队列进行了额外的分析,这些患者在相似的时间内(2007-2014)符合低风险AS标准,但选择根治性前列腺切除术作为主要治疗(表3)。在诊断活检时,这些患者中有186例患有单侧肿瘤,而25例患有双侧肿瘤(分别为88.2%和11.8%)。在诊断性活检中有单侧疾病的患者中,73.1%(136/186)被发现患有pT2c(最终病理学上的双侧疾病),而24.7%的患者被发现患有真正的单侧疾病,pT2a / b。大多数患有活检双侧疾病的患者也被发现在最终病理上有双侧肿瘤(88%)。手术后,90名患者(42.6%)在最终病理标本上升级,大多数升级为3 + 4(80/90)。与单侧肿瘤患者相比,活检双侧肿瘤的患者在根治性前列腺切除术中的阳性边缘率并不高(p = 0.37)。
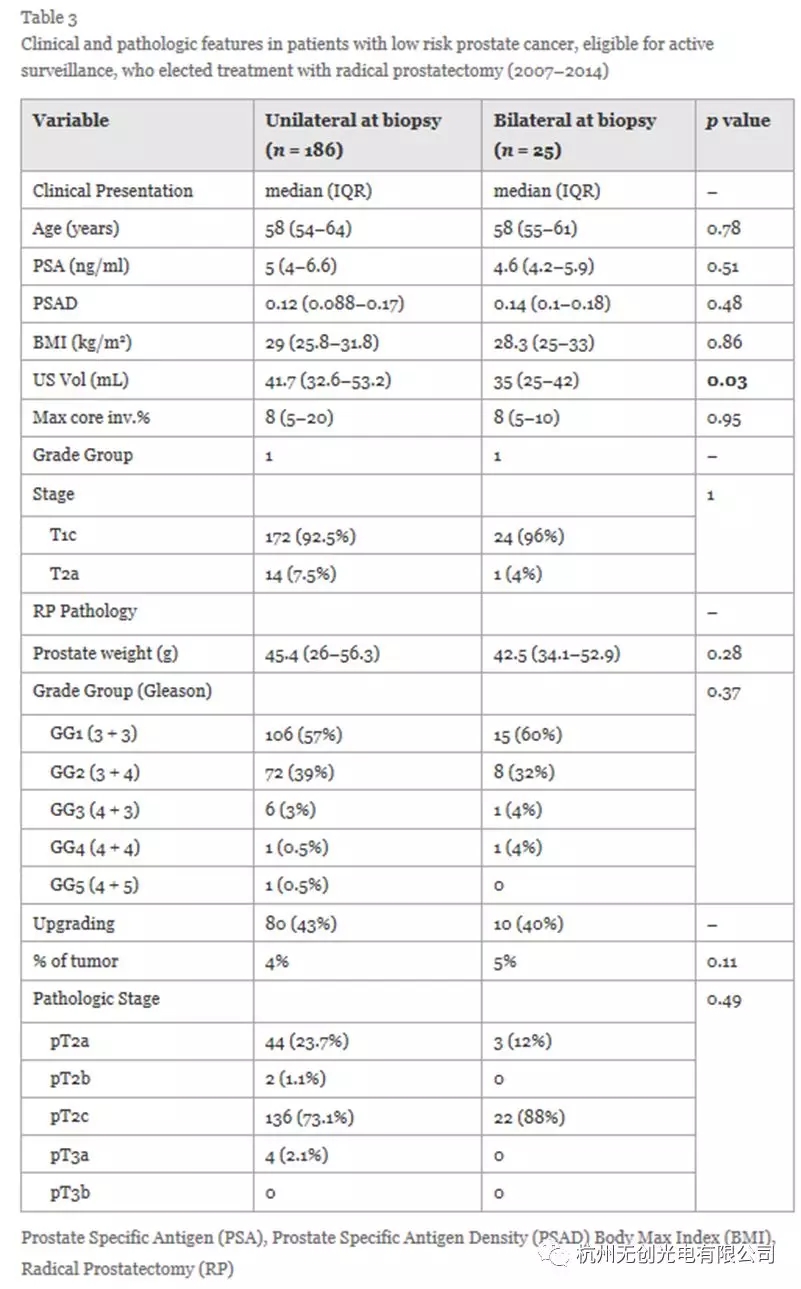
为了控制年龄偏差,在接受手术的低风险患者和基于年龄,PSA,BMI,PSA密度和前列腺体积的AS队列之间进行匹配对分析(表4)。比较111对配对,大多数患者(75.8%)在活检时有单侧疾病,在最终病理学上诊断为pT2c疾病(表5和6)。
讨论:
根据目前的建议选择AS患者是由临床和病理特征指导,这些特征表明患者有一个小的,器官受限,分化良好的肿瘤如果被发现有病理指征建议患者被标记为AS失败肿瘤正在进展(重新分类),包括增加肿瘤体积(增加癌症核心数或增加活检核心内癌症体积)或Gleason评分升级。定期重复活检在重新定义风险和重新分类患者方面发挥着关键作用。监测随访期间的负性活检发生在21-52%的患者中,之前的研究表明,这些无后续活检癌症的患者疾病进展风险降低了53%。目前正在努力提高前列腺活检的诊断率,并确定可预测AS失败风险较高的患者的因素,以便提供有关治疗方案的更好咨询并避免不必要的干预。
在我们的AS队列中,我们发现,与单侧病变患者相比,初次活检或监测活检的双侧肿瘤患者在随访期间更早、更频繁地被重新分类为随访期更长(分别为66%和19.5%)。这种风险随着时间的推移而增加(图2)。发现双侧病变比包括PSA密度在内的其他临床特征具有更高的主动监测失败率。大多数人群的PSA密度较低(< 0.15),这使得它在该人群中作为失败的较弱指标。这一发现得到了一项研究的支持,该研究将活检中双侧前列腺癌的存在与> 50% MCI交换,作为排除作为借口标准的一个原因,表明在预测临床意义重大的前列腺癌方面表现良好。这些发现表明,双边的疾病是临床上重要的和廉价的方式风险分层患者进入(图2)。双边肿瘤的存在可用于咨询患者和触发进一步评估由于这组患者的高失败率。
在我们的分析中,活检时的双侧疾病是预测AS失败的最强参数,优于其他因素,包括癌症核心数,MCI和PSA密度。其他研究评估了PSA动力学,以确定该参数是否可用作干预的触发因素。例如,在PRIAS研究中,最大的正在进行的前瞻性研究中,PSA倍增时间<3y是干预的触发因素。但是,Klotz等人。在2009年停止使用,并未用于其他较大的队列,如约翰霍普金斯AS组或加州大学旧金山分校。还有一些暗示性数据表明,PSA密度可以作为长期时间段重新分类的强预测因子,但需要更多的研究来证实这些发现。在我们的数据中,PSA密度的表现不如双侧癌的检测效果可能是由于大多数(86%)患者的PSA密度<0.15,因此仅评估了有限的范围。
一个重要的问题是患者是否因疾病进展而失败,或者由于在随后的活检中检测到。概念上TRUS活检虽然是模板化的,但是具有相对低的阴性预测值的程序。在我们对211名符合AS但同时接受前列腺根治性前列腺切除术的患者的同时队列分析中,73%的患者在最终病理学上患有双侧pT2c疾病。我们的匹配对分析证实了这一点。研究表明,71-80%的低风险患者在进行前期根治性前列腺切除术时最终标本有双侧肿瘤。这表明大多数PC患者具有多灶性双侧肿瘤,即使在选定的低风险人群中也会在TRUS活检期间漏诊。
虽然微调泌尿科医师使用标准TRUS活检信息指导治疗咨询的能力很重要,但MRI越来越多地被使用。在我们的主动监测队列中,42/130(32%)患者在诊断前列腺癌之前进行了前列腺MRI检查,或作为其随访的一部分。最近MRI技术的改进增加了前列腺活检的产量,但并非全世界的所有从业者都能获得高质量的成像。为了说明获得这项技术的限制,日本拥有每百万人口中最多的核磁共振成像单位(47),其中美国第二(38 up)。这与德国(12个upm),法国(11个upm),加拿大(9个upm),英国(6个upm)和墨西哥(2个upm)等国家进行了比较。在检测低体积(<0.5 ml)和中等级(Gleason 7)PC时,MRI的灵敏度较低,为63%,但对于更高等级的Gleason> 8 PC,检测率高达80%。在AS期间使用MRI有助于确定合格性和疾病进展。由于成本和获取,特别是在服务不足的人群中,这些技术尚未被广泛采用。 在MRI引导下,有针对性的前列腺活检可以改善我们对AS患者的管理,并可能在推动活检计划的改变或作为附加数据的标准方面发挥重要作用。由于MRI检查的机会有限,这些显示双侧活检阳性风险更高的数据可能有助于指导那些需要进一步放射学评估的患者。
结论
在TRUS活检中发现双侧PC是一个重要的再分类或失败的预测因素。我们的数据支持在前列腺活检中使用双侧病变的识别来指导患者对AS的咨询,因为这些患者更有可能需要重新评估MRI或尽早重复活检。考虑到双侧PC的高发生率出现在具有单侧活检阳性的符合条件的低风险人群中,双侧疾病的发展对这些患者中的许多人来说意味着更好的检测而不是进展。